کرون يک بيماری التهاب روده مزمن با منشائی نامعلوم است كه میتواند كل سيستم گوارشی را در بر بگيرد. هرچند برای مديريت اين بيماری، تجويز دارو اولين انتخاب است ولی در موارد خاص جراحی لازم است. در اينجا اطلاعاتی ارائه میشود تا بيمار با علائم خاص کرون آشنا شود و گزينههای ارزيابی و درمان را درک كند. اين اطلاعات برای اقوام و دوستان بيمارانی كه با اين مريضی درگيرند نيز مناسب است.
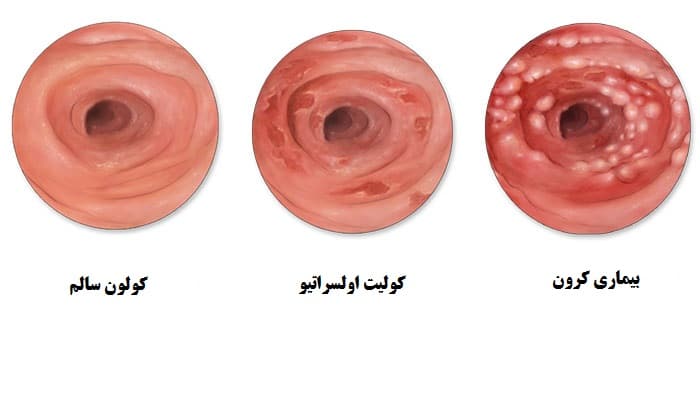
بيماری کرون معمولا در بزرگسالان رخ میدهد. تشخيص دقيق کرون از بين چندين بيماری التهاب روده بسيار مهم است چون علائم میتوانند مشابه باشند مثل بيماری زخم كوليت روده.
در بخشهای بعدی به علائم، تشخيص بيماری کرون، روشهای درمانی و جراحی خواهيم پرداخت و تكنيکهايی برای به حداقل رساندن احتمال بازگشت ارائه میدهيم. مديريت این بیماری نه تنها علائم را كاهشمیدهد، بلكه بر بهبود كيفيت زندگی بيمار هم اثر میگذارد.
بيماری کرون چيست؟
بيماران مبتلا به کرون در دستگاه گوارشی خود يک التهاب مادام العمري دارند كه هميشه جداره داخلی روده معروف به موكوسا را در بر میگيرد و ميتواند به لايه های دورنی نيز رخنه كند. معمول ترين ناحيه مريضی نقطه اتصال روده كوچک با روده بزرگ است. البته اين بيماری میتواند در هرجای دستگاه گوارش (از دهان تا مقعد) رخ دهد. هيچ راهی برای پيش بينی اينكه چه كسی و در چه زمانی دچار این بیماری التهابی روده میشود وجود ندارد. اين وضعيت مزمن مادام العمری است كه هر زمان میتواند ظهور يا بهبود يا بدون دليل خاصی عود كند. این عارضه برخلاف زخم كوليت علاج ندارد. البته میتوان بيمار را برای بلند مدت با دارو و جراحی مديريت كرد.
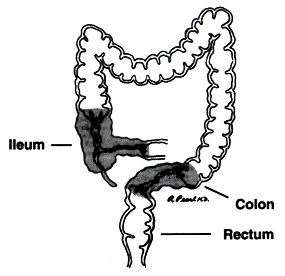
عكس 1- بيماری کرون كه انتهای روده كوچک (ايليوم) و يا روده بزرگ (كولون) را در برگرفته
علت بيماری کرون چيست؟
دليل اصلی آن هنوز معلوم نيست. تحقيقات فعلی روی غيرعادي شدن سيستم ايمني بدن و عفونت هاي باكتريايي تمركز كرده است. در حال حاضر ظواهر امر نشان ميدهند كه کرون يک مشكل خود ايمني است كه سيستم ايمني خود بيمار به دستگاه گوارشي حمله و آن را ملتهب ميكند. مدرک اثبات كننده اين فرضيه اين است كه وقتی سيستم ايمنی توسط دارو سركوب ميشود، علائم هم كاهش مي يابند. اين بيماری مسری نيست.
چه كسانی در معرض بيماری کرون قرار دارند؟
برخی از دانشمندان معتقدند که علت این بیماری ممکن است نقص در سیستم ایمنی بدن باشد. عفونت توسط یک باکتری یا ویروس نیز ممکن است در ایجاد این بیماری مهم باشد. هركس در هر زمانی میتواند دچار کرون شود ولی علائم بيماری اغلب در سنين 15 تا 35 سالگی بروز میکند. کرون غالبا در سومين دهه زندگی ظاهر میشود و دومين اوج خود را در ششمين و هفتمين دهه داشته است. هردو زنان و مردان بطور يكسان دچار ميشوند و سابقه ارثي احتمال ابتلا به التهاب روده را افزايش ميدهد. افراد سيگاری بيش از ديگران مستعد اين بيماری هستند.
علائم بيماری کرون چه هستند؟
کرون هم به صورت بيماري شكم ظهور ميكند (دربرگيرنده روده كوچک يا بزرگ) و هم بصورت آنوركتال (دربرگيرنده مقعد و يا ركتوم) و يا هردو.
شروع و علائم بيماري براي هر كس متفاوت است . علائم شكمي شامل گرفتگي رودهها، درد، اسهال و يا يبوست دائمی، خون ريزی هنگام اجابت، تب، ضعف و كم شدن وزن میباشد. ولی تمام علائم برای هر بيمار بروز پیدا نمیکند. غالبا شروع بیماری بسيار اتفاقی و شديد است و بيمار سريعا مريض میشود و برخی مواقع جراحي لازم است.
بعضي از بيماران دچار فيستول ميشوند يعني كانالي غيرعادي بين روده و يكي از اندامها يا سطح پوست. فيستول ضمنا ميتواند بين حلقه هاي روده ، بين روده و معده ، بين روده و واژن يا بين روده و پوست شكل گيرد. علائم آنوركتال شامل درد مقعد و يا ترشح از اطراف مقعد است و علت آن آبسه لاعلاج يا عود شده اطراف مقعد (كیسه عفونی) يا شقاق مقعد است.
ارزيابی و تشخیص بيماری کرون
براي شروع كار، معاينه كامل جسمی و بررسی سابقه ارثی و سپس آزمايش روده با استفاده از ابزار انعطاف پذير چراغ دار و راديولوژي است. پزشک نياز به اطلاعاتی از قبيل سابقه درد شكم، حالت تهوع، استفراغ و خونريزی دارد. سابقه ارثي درخصوص التهاب روده (کرون يا كوليت) و يا سابقه سرطان روده يا پليپ هم مد نظر گرفته ميشود.
آزمايشات لابراتواري شامل آزمايش خون ، آزمايش پروتئين C-reactive كه وضعيت التهاب در بدن را اندازه گيري ميكند و آزمايشاتي مانند Prometheus هستند. تست Prometheus به پزشك براي تعيين بيماري التهاب روده كمك ميكند و اگر بيمار دچار التهاب روده شده باشد ميتوان بين کرون و زخم كوليت تشخيص داد.
علاوه بر تست خون ، معاينه ي جسمي از داخل روده هم معمولا لازم است چون دقيق ترين روش برای تعيين وسعت بيماري است. كولونوسكوپی معمول ترين آزمايش روده است و طي آن جداره داخلی روده و ركتوم و همچنين پايين ترين بخش روده كوچک بررسي ميشود. كولونوسكوپ لولهای باريک و انعطاف پذير با دروبين و چراغ است كه از طرف مقعد وارد میشود. از كولونوسكوپ برای رديابی انواع مشكلات روده ای و ركتومي و همچنين برداشت پوليپ ها و تشخيص سرطان روده استفاده میشود. اين كار معمولا در مطب پزشک با كمترين ناراحتی قابل انجام است.
در بعضی موارد انجام آندوسكوپی برای ديدن مری، معده و اول روده ي كوچک لازم است. اين دو آزمايش اجازه ديد مستقيم از داخلیترين بخش روده و موكوسا و همچنين برداشت نمونه و درصورت لزوم امكان گشاد كردن ناحيه برای عبور مدفوع و رفع انسداد ميدهد.
يافتن مخاط ملتهب يا تنگی يا فيستول برای تعيين بيماری کرون لازم است و وسعت آن را مشخص ميكند. ضمنا از اين يافتهها میتواند برای لزوم يا عدم لزوم جراحی استفاده كرد.
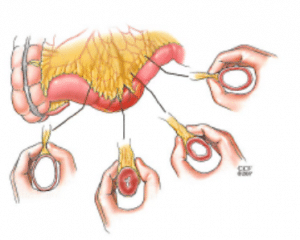
عكس2: نشان دهنده مجراي باريک شده ناشی از ضخيم شدن روده كوچک در بيماري کرون
بررسیهای راديولوژی شامل سی تی اسكن از شكم و لگن جهت التهاب يا تنگی روده ، آبسه درون شكمی و فيستول میباشد. معمولا در اين نوع بررسی بيمار میبايست مايعی حاوی مواد متضاد بنوشد تا موارد غيرعادی به طور كامل مشاهده شوند. براي تمايز بين التهاب مزمن و جديد هم نياز به آزمايشات ديگر با جزئيات دقيق تر است. برای آن دسته از بيمارانی كه قبلا چندين تست راديولوژی داشتهاند ميتوان از آزمايشات غير تشعشعی استفاده كرد.
درمان بيماری کرون
نوع درمان IBD به کولیت اولسراتیو یا بیماری کرون بستگی دارد. درمانها ممکن است شامل موارد زیر باشد:
- دارو برای کاهش احتمال عود
- داروهای استروئیدی (کورتیزون)
- دارو برای کاهش فعالیت سیستم ایمنی
- جراحی اصلاحی برای عوارض
درمان دارویی
پس از تشخيص بيماری اولين قدم درمان با دارو است مگر اينكه طبق توضيحات بالا بيمار نياز به جراحي اضطراری داشته باشد. در دارو درمانی يک سری برنامه لازم است :
درمان اوليه ، درمان نگهدارنده و جلوگيری از عود. اين برنامه ها غالبا توسط پزشک بيمار وضع و مديريت ميشود (پزشک دستگاه گوارش). معمولترين دارو برای رفع عودهای حاد ، كورتونهايی از قبيل پردنيزولون يا متيل پردنيزولون همراه با مواد ضد التهابی و اصلاح رژيم غذايی ميباشند. برای حفظ بهبودی هم از داروهای سركوب كننده سيستم ايمني استفاده میشود.
داروهای ديگر بستگی به سابقه، سن، سلامت كلی و بيماریهای خاص قابل تجويز هستند. درصورتی كه دارو قادر به رفع درد، انسداد يا تشكيل فيستول نباشد سپس جراحی گزينه بعدی خواهد بود.
جراحی کرون روده
در بيماری کرون، جراحي هم ميتواند سريعا انجام و يا برای آينده برنامه ريزي شود. جراحي اضطراري براي آن دسته بيماراني است كه طبق وضعيتشان بايد طي چند ساعت عمل شوند ، يا بخاطر سوراخ شدن روده و يا انسداد ، چون هر دوي اين موارد خطر جاني دارند. در برخي مواقع جراحي آبسه اطراف مقعد (كيسه عفونی در مقعد) بطور اضطراری لازم است تا عفونت جمع آوری شده تخليه و آسيب بيشتری نرساند و عفونت گسترش نيابد.
درصورت نياز به جراحی، جراحی ميتواند يا از ناحيه شكم يا آنوركتال باشد. جراحي شكم به كل ناحيه شكم و جراحي آنوركتال به محل مورد نياز رسيدگي ميكند. جراحي شكم ميتواند يا از نوع باز و يا با حداقل تهاجم با استفاده از برش هاي كوچك و دوربين انجام شود. پزشك بستگي به گسترش بيماری و سابقه و سلامت كلي بيمار بين اين جراحي ها تصميم گيری میكند.
چه جراحي از نوع باز يا غيرتهاجمی باشد، فقط به بخشي كه بيماري سرايت كرده رسيدگي ميكند. معمولا ناحيه ي سرايتي داراي زخم ، سوراخ يا تنگي بيش از حد و يا حاوي فيستول است ميباشد. دو نوح جراحی معمول براي بيماری کرون برداشتن انتهاي روده كوچک و شروع روده ي بزرگ و يا رفع تنگی روده ميباشند. در اين عملهای سعی ميشود تا روده تا حد امكان حفظ و بيمار گوارش عادی داشته باشد.
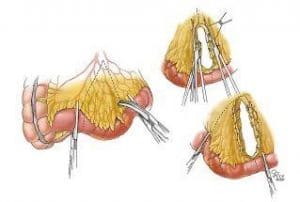
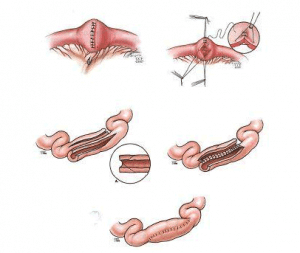
چون بيماری کرون لاعلاج و بازگشت بيماری معمول است لذا جراح تا حد امكان روده را حفظ میكند. امكان بازگشت بيماری در کرون بالا است و بستگی دارد به شدت و وسعت بيماری. ميزان بازگشت حدود 25% در 5 سال و 35% در 10 سال از بيماری است.
پس از برداشتن بخشی از روده شايد امكان اتصال مجدد روده به باقيمانده نباشد (بخاطر كوتاه شدن). دراين صورت پزشك عمل اوستومي انجام ميدهد كه طي آن منفذي بين اندام داخلي و سطح شكم ايجاد ميشود . در اينجا در ديواره ي شكم برشي دايره اي شكل زده و بخشي از روده به بيرون از ديواره آورده ميشود. آن بخش از روده كه روي سطح شكم قابل ديد است به “استوما” معروف است. انتهای روده كوچک يا انتهای روده بزرگ كه به ديواره شكم بخيه ميخورد به “استومی” معروف است. استومی ميتواند موقت يا دائمی بستگی به وضعيت خاص بيمار باشد.
جدا از خطرات عادی در هر جراحی، خطر اصلی در جراحی روده زمانيست كه پس از برداشت، روده باقيمانده در نقطه اتصال نشت كند. اين نشتی ميتواند درست پس از جراحی يا بعدا رخ دهد. اين خطر ، به خاطر استفاده از استروئيد قبل يا بعد از عمل ، سيگار كشيدن ، تغذيه نامناسب يا التهاب شديد بيشتر هم ميشود. ضمنا استفاده از استروئيد روی التيام زخم اثر دارد. اين گونه مشكلات پس از جراحی میبايست به دقت تحت نظر باشند.
جراحي آنوركتال معمولا براي تخليه كيسه ي عفونت انجام ميشود. طي اين كار ، جرم آلوده باز و مايع آن تخليه ميشود. اگر پروسه ي عفونت هنوز فعال و مايع شكل ميگيرد اين ميتواند نشانه حضور فيستول باشد. لذا تكه اي بخيه يا چيزي شبيه پلاستيك (معروف به سيتون ) در حفره فيستول بطور حلقه ای قرار ميگيرد. سيتون باعث ميشود تا تخليه كنترل و از تشكيل كيسه ي تخليه نشده جلوگيري شود. سيتون معمولا چند هفته در جاي خود باقي ميماند تا مشكل تخليه كنترل و رفع شود ، سپس جراح آن را خارج ميكند. براي رفع فيستول از جراحي آنوركتال هم استفاده میشود. در مواردی كه يک يا چند فيستول حضور دارد برای بيمار اوستومی گذاشته ميشود تا مسير مدفوع از مسير مقعد تا زمان التيام كامل زخم جدا باشد.
پس از جراحی بايد چكار كرد؟
پزشك سريعا پس از جراحي مراقبت هاي ويژه را شروع و داروهاي مورد نياز براي كنترل بيماري و جلوگيري از عود مجدد تجويز ميشوند. بيماران التهاب روده (کرون يا كوليت) براي سرطان ركتوم يا روده بيش از بقيه مستعد هستند. خطر ابتلا به سرطان روده يا ركتوم براي كسانيكه بيماري کرون آنها طولاني و مزمن است به ميزان بيست برابر بيشتر است.اين دسته بيماران بايد حداقل پس از گذشت هشت تا ده سال از شروع بيماری آزمايش کولونوسكوپی و بعد از آن چندين نمونه برداري از روده و مقعد انجام دهند.
چگونه احتمال عود مجدد را كم كنيم؟
عود كردن بيماري بيشتر در افراد سيگاري ديده شده است. ضمنا در كسانيكه داروهاي خود را بدلايل خودداري يا عدم توانايي متوقف ميكنند بهمين صورت است. بيماري کرون يك بيماري مزمن و مادام العمري است كه نياز به توجه و كنترل دائمي دارد.
سئوالاتي كه ميتوانيد از جراحتان بپرسيد:
- كي به جراحی نياز پيدا ميكنم؟
- گزينههای جراحي چي هستند؟
- چه روشي در جراحی استفاده خواهد شد؟ لاپاروسكوپی يا باز؟
- چقدر احتمال دارد به استومی نياز پيدا كنم؟
- پس از جراحی انتظار چه چيزی داشته باشم؟
- كولونوسكوپي كي تكرار میشود؟
- چه گزينه هايي در مورد بي حسي يا بيهوشی دارم؟
- پس از جراحی چگونه درد را رفع كنم؟
- اگر درمان نخواهم چه اتفاقی میافتد؟